Dansk læge fik genial idé: Han blæste liv i børnene


»Vi har brug for respiratorer. Nu!«
Igen og igen har vi hørt den sætning de seneste uger, i takt med at antallet af dødeligt syge patienter ramt af den frygtede covid-19 er blevet bragt ind på overfyldte hospitaler verden over.
De færreste ved, at det var en ung dansk læge, Bjørn Ibsen, hvis lyse og idérige hoved vi kan takke for de respiratorer, som i disse dage redder liv over hele kloden.
Bjørn Ibsen, som siden blev professor og dr. med., var i begyndelsen af 1950’erne ansat som anæstesilæge på Blegdamshospitalet i København.

Hverken hans unge alder - dengang 37 år - eller funktionen som narkoselæge rangerede ret højt blandt det hvidkitlede broderskab.
Men polioepidemien hærgede København, og i sommeren 1952 blev der bragt 350 alvorligt syge børn ind hver eneste uge.
På dagene da ambulanceførerne havde mest travlt, ankom de i en lind strøm med 70 patienter med polio, også kendt som børnelammelse.
De mest kritiske patienter var dem, hvor lammelserne ramte lungefunktionen. På samme måde som det er tilfældet med de hårdest ramte covid-19-patienter i dag, kunne børn med polio på lungerne ikke trække vejret.
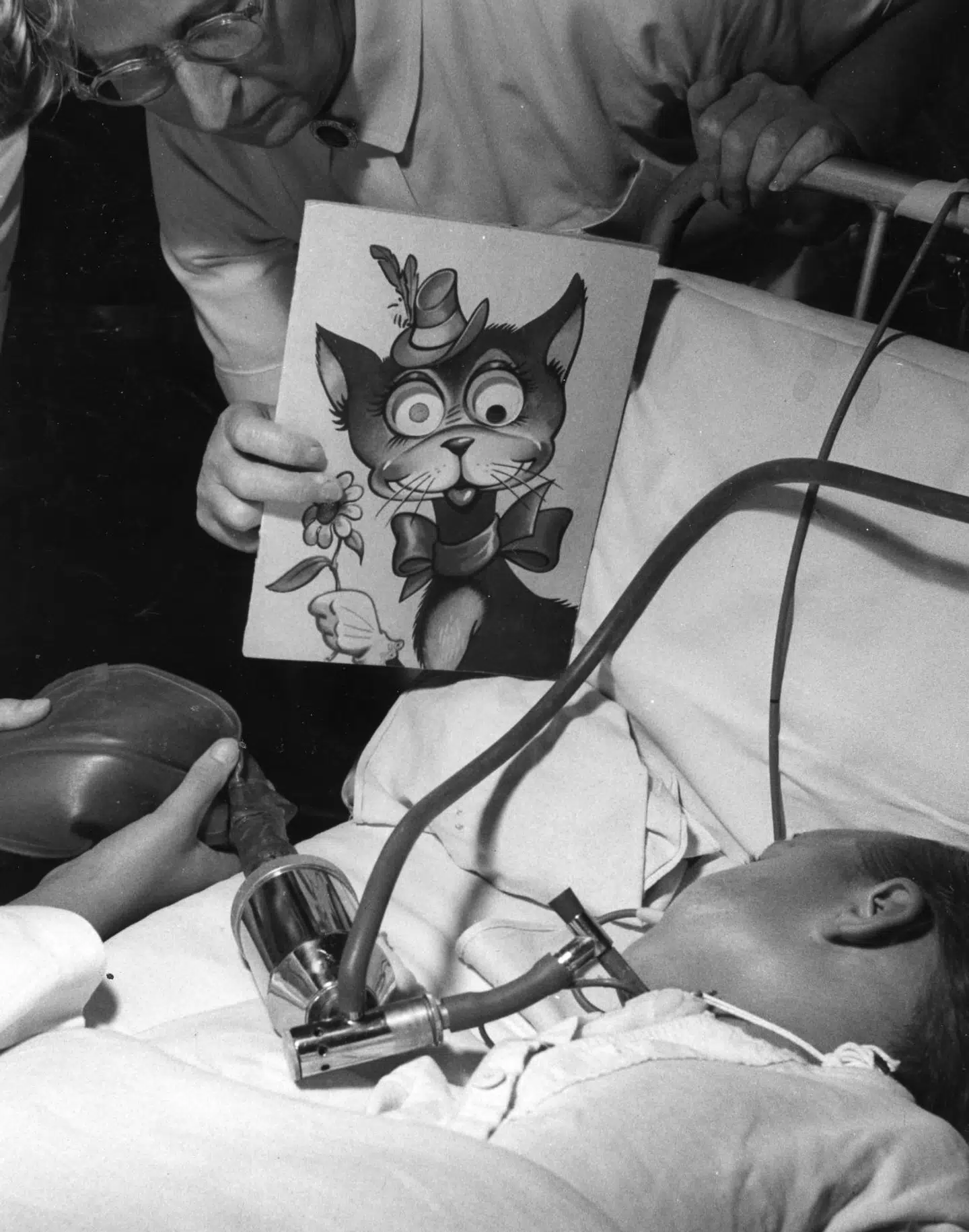
Dødsraten var enorm: Næsten ni ud af 10, som blev bragt ind med de alvorligste symptomer, blev kørt væk i en rustvogn.
Lægerne var desperate og kæmpede, som var det en krigssituation.
Men så får unge Bjørn Ibsen en idé: Han har udtænkt, at det måske kan være en løsning at skære hul i halsen ind til luftrøret på patienterne, et indgreb kendt som tracheotomi, og så mekanisk blæse luft blandet med ilt ned i lungerne, når lungerne nu ikke selv er i stand til at trække det ned.
Den 27. august 1952 ligger 12-årige Vivi Ebert på operationsbordet. Hendes ben og arme er iskolde, ansigtet er askegråt, og hendes læber er blå. Hun kan ikke få vejret. Hun er ved at dø.
Vivi Eberts tilstand er så kritisk, at Bjørn Ibsen endelig lykkes med at overbevise sine ellers skeptiske foresatte om, at det som et sidste forsøg er værd at lade hende være prøvepatient for hans dristige idé.
Han skærer hul ind til luftrøret, men lille Vivis voldsomme kramper gør, at han ikke kan styre den gummislange, han vil lægge ned i luftrøret. Så får Bjørn Ibsen en ny idé, som han selv har beskrevet i et nu næsten 20 år gammelt interview i Berlingske Tidende:
»I fuldstændig desperation giver jeg hende 100 milligram pentotal intravenøst (et muskelafslappende middel, red.) Det får pigens bronkier til at slappe af,« fortalte den da 87-årige professor emeritus Bjørn Ibsen, som døde i 2007.
Gummislangen kommer på plads, og den unge anæstesilæge begynder med håndkraft at ventilere hendes lunger. På samme måde som man håndpumper en luftmadras.
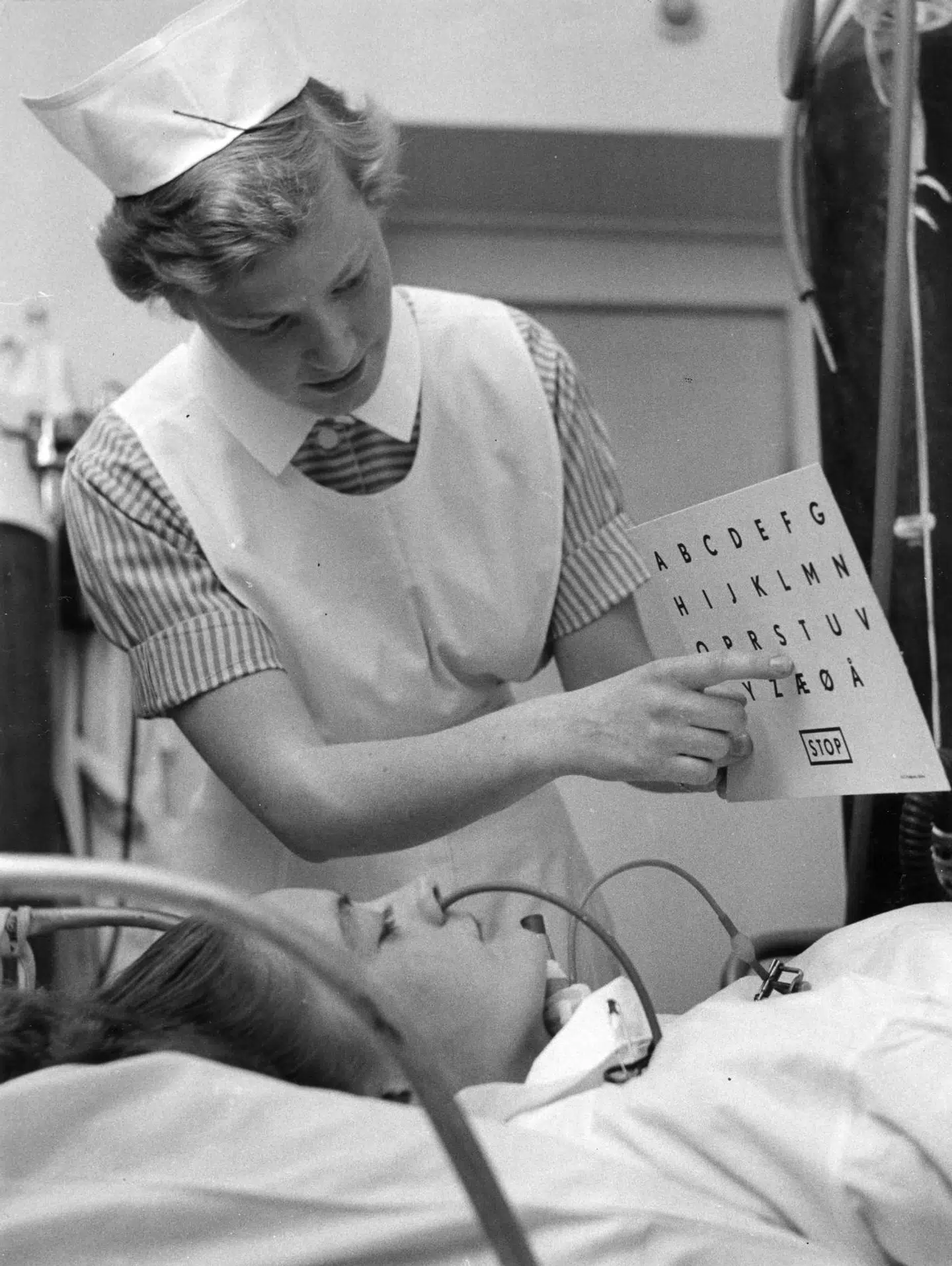
Lidt efter lidt skifter 12-årige Vivi Eberts læber farve fra blå til lyserød. Kropstemperaturen begynder langsomt men sikkert at stige. Miraklet er indtruffet: Hendes liv er reddet.
Vivi Ebert er dermed den første dødeligt syge, som overlever polio på grund af den nye og intensive behandling. Behandlingsmetoden breder sig kort efter til hele verden.
»Nu skal man jo altid passe på med at sammenligne, men jeg mener, at det her er et af de største danske bidrag til den sundhedsfaglige udvikling overhovedet. Også i international målestok,« siger Ion Meyer, der er samlingsleder på Medicinsk Museion ved Københavns Universitet, og som forsker i medicinens historie.
»Bjørn Ibsen er ikke lang tid tid forinden vendt tilbage til Danmark efter et ophold i Boston, hvor han har arbejdet med nogle af de nyeste teknikker inden for sit fag. Det geniale er, at han her bruger sin erfaring som anæstesilæge. Og det er en endnu større præstation, når man tænker på, at de anæstesi-metoder, som blev brugt i Danmark dengang, ikke var ret langt fremme, og at respekten for anæstesi i det hele taget ikke var ret højt på det tidspunkt. Tværtimod. Og så er han jo ovenikøbet forholdsvis ung,« siger Ion Meyer.

I modsætning til den aktuelle corona-pandemi, som kan føre til den frygtede og dødelige covid-19, var der dengang ikke noget nyt i at se poliopatienter i København. Men man kendte ikke smitterisikoen.
»Man vidste ikke, hvordan den smittede, og man kendte ikke den virus, som førte til polio. Som vi ser også med covid-19, er det kun relativt få, der får alvorlige symptomer. Men de, som gør, kan ikke trække vejret,« konstaterer Ion Meyer.
Med Bjørn Ibsens kombination med at få kontrol på patienten og ventilere lungerne har man pludselig fundet nøglen til at bekæmpe de værste symptomer.
Dødsraten falder over ganske få uger fra næsten 90 procent og helt ned til omkring 25.
Men det kræver virkelig mange ressourcer. Dels med at skaffe de nødvendige remedier, da polioepidemien fortsat hærger, og patienter i stort antal konstant bliver bragt ind. Dels med at skaffe mandskab, som konstant skal sidde og trykke på en luftpose dag og nat.
Her kom afdelingens ledende overlæge, professor Henry Lassens talent for at organisere sagen til gode.
»Der var behov for en enorm indsats. Man skulle jo sidde ved patienten og håndventilere med 15-20 pust i minuttet hele tiden. Typisk tog det to til tre uger, før patienten kunne trække vejret selv, så personalet på Blegdamshospitalet rakte langt fra. Man fik så al det personale, det var muligt fra andre hospitaler ind, men det slog heller ikke til. Så Lassen fik ansat medicinstuderende og siden også tandlægestuderende til det. Skulle man på toilettet, måtte en anden overtage, så der var nødt til hele tiden at være en ny, når der var behov for det,« fortæller Ion Meyer.
»Det var Bjørn Ibsens nye idé og Lassens organisationstalent, der tilsammen gjorde, at det her lykkedes,« siger han.

Da behandlingen var på sit højeste, var der engageret ikke færre end 1.500 mennesker til at puste liv i børnene.
Siden er der som bekendt udviklet avancerede apparater, der klarer opgaven. Og mere til. Men princippet i behandlingen er den samme, som der er brug for netop nu overalt på kloden, hvor der kæmpes med at holde covid-19-døden fra døren.
I 1953 gennemfører den amerikanske virolog Jonas Salk forsøg med en vaccine mod polio. Han udvikler en vaccine året efter, og fra 1955 bliver alle børn i Danmark vaccineret.
Sygdommen er i dag udryddet i det meste af verden.
Netop nu arbejdes der intenst i laboratorier over det meste af kloden på at udvikle en vaccine mod coronavirus.
Virologer anslår forsigtigt optimistisk, at der vil gå mellem et og halvandet år, før det lykkes.